Según estudiosos, los padecimientos contagiosos y sus naturalezas continuarán en su movimiento hacia el control, eliminación y eventual erradicación, pero también con la posibilidad de recorrer la dirección opuesta, es decir, emerger o reaparecer en determinados escenarios.
El resurgimiento de antiguos males, algunos controlados, se interpreta a menudo como evidencia del deterioro de las condiciones sanitarias en muchos países y de retroceso a la situación vigente a principios del siglo XX.
«La medicina moderna cambió radicalmente la calidad de vida y el tiempo de existencia de la mayor parte de la población del mundo en los últimos siglos», declaró a Escáner el médico brasileño Leandro Nascimento, especialista en Medicina de Familia y Comunidad.
Precisó que «todo fue posible a través de mudanzas en los hábitos de subsistencia, mejorías en las infraestructuras de las ciudades, sistemas sanitarios más efectivos y, por supuesto, avances y diseminación de las técnicas de diagnóstico, tratamiento y recuperación de la salud».
Las enfermedades infecciosas que, en el pasado, eran, de lejos, las que más reducían el tiempo de vida de las personas, actualmente dividen espacio con las cardiovasculares, metabólicas y oncológicas, entre otras, apuntó el galeno.
Pero no todo son flores, prosiguió, «y este proceso no ocurrió armónicamente entre países desarrollados y subdesarrollados, y afecta de manera diferente cada grupo poblacional, como siempre, dejando peores condiciones sanitarias y de vida para aquellos que históricamente fueron marginados (pobres, pueblos originarios, negros, lgbtqia+, mujeres, entre otros) que aún arrastran la mayor prevalencia de las enfermedades infecciosas en comparación con los segmentos más privilegiados».
Recordó que, desde tiempos inmemoriales, el ser humano enfrenta nuevos achaques y también, con la revivificación de problemas de salud añejos, estos retornan con una fuerza mayor o en una extensión territorial más amplia.
«En la década de 1980 el mundo conoció el VIH, en 2019 inició la pandemia de Covid-19 como ejemplos impactantes y además regresaron con más fuerza la tuberculosis, malaria, sífilis, lepra, esquistosomiasis, sarampión, entre otras dolencias que atacaron, principalmente, los grupos de mayor vulnerabilidad en nuestro continente», apuntó el también profesor de Salud Pública.
Tales enfermedades, alertó, «generan miles de muertes evitables, ausentismo escolar y laboral, y dificultan por consecuencia la quiebra del ciclo de pobreza, que hace que los descendientes de familias necesitadas sigan sin cambiar de clase social».
La Sanidad Pública se dispuso a utilizar la clasificación de esas enfermedades infecciosas como emergentes, que son nuevas en su alcance de brote (geográfico y de huésped) o en el modo de transmisión, y las reemergentes que ya existían, pero presentan una nueva extensión, retornando con un mayor impacto.
«Importante también conocer el concepto de enfermedades desatendidas, que está contenido en los conceptos anteriores y son aquellas infecciosas que son consideradas endémicas en poblaciones de baja renta», refirió el profesional.
Apuntó que esas dolencias presentan aún indicadores altos e inaceptables para el nivel de desarrollo científico y disponen de menos recursos para investigación, producción de medicamentos, así como de vigilancia y control.
CONTRASTES Y ACCESOS A SALUD
«Existe una gran diferencia entre las principales causas de muerte en países de ingreso alto. En 2016 las enfermedades no transmisibles representaron 88 por ciento de las defunciones y solamente el siete por causas infecciosas, perinatales, natales y nutricionales», certificó Nascimento a Escáner.
Historió que en las naciones de bajo ingreso estas últimas fueron responsables de la mitad de las muertes y 39 por ciento por dolencias no transmisibles.
«Latinoamérica por ser considerada la región con la mayor desigualdad social y económica, con base en el coeficiente GINI (instrumento para medir el grado de concentración de la renta en un grupo determinado) vive esta realidad en la salud de su población de forma más intensa, lo cual también se expresa en una gran complejidad social, económica y sanitaria, que siempre resultó muy influenciada por el vestigio de estas enfermedades infecciosas», aseveró.
Puntualizó que la región pasó, mayormente en el comienzo del siglo XX, por no disponer de salud brindada por los Estados.
La población estuvo relegada a la atención por caridad de la iglesia o salud tradicional al llegar al final de esa centuria «con sistemas públicos que cambiaron el perfil epidemiológico de los pueblos, pero que aún necesitan mucho por avanzar para llevar la sanidad y dignidad que de ella proviene a todos».
En general, «los sistemas latinoamericanos de salud sufrieron y sufren la influencia del neoliberalismo, el cual valora mucho más la ganancia económica de unos pocos, que la mejoría de la calidad de vida de las grandes masas, al privilegiar industrias, mayoritariamente, multinacionales, seguros y atención privada, a la vez que anula el esfuerzo político en aquellos países que desarrollaron su salud pública universal».
Desde la declaración de Alma-Ata (Kazajistán) en 1978, la Organización Mundial de la Salud exhortó a los Estados sobre la importancia de que los procedimientos estatales lleven salud de calidad a todos y que la forma más efectiva de hacerlo es a través de sistemas públicos, universales, gratuitos y fundamentados en la Atención Primaria de Salud (APS).
La APS demuestra su efectividad en el enfrentamiento a las enfermedades infecciosas reemergentes.
«Mediante una unidad sanitaria en cada barrio, se puede conocer los riesgos para la salud local, educar para la prevención, identificar las enfermedades infecciosas en el comienzo de un nuevo brote, para intentar extinguirlo, y tratar de forma humanizada y en tiempo oportuno a todos», reflexionó el académico.
PARTICULAR BRASIL
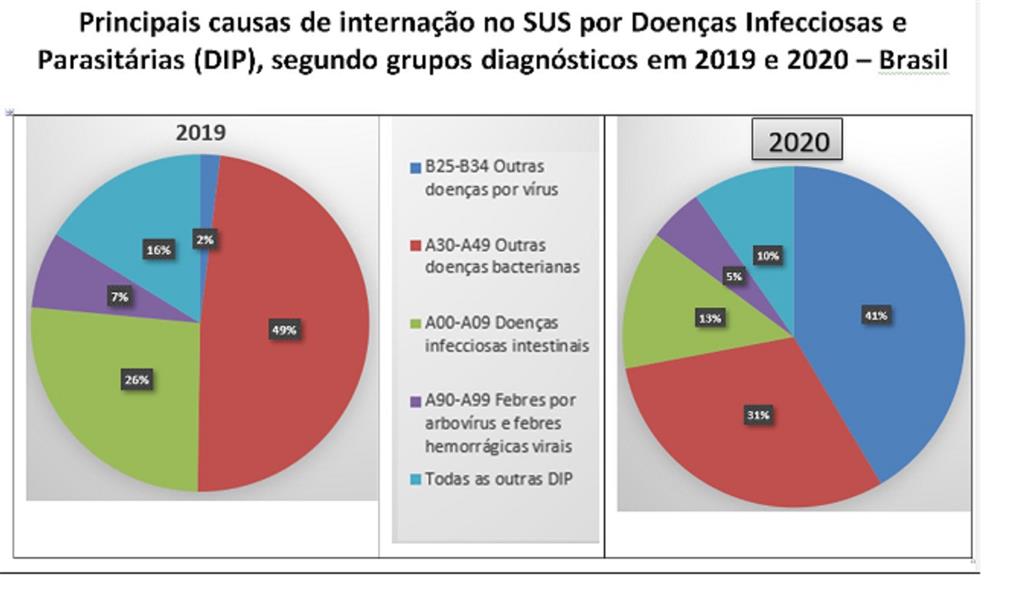
Un indicador de la evolución favorable de la tendencia de las enfermedades infecciosas en Brasil fue el impacto, de magnitud inferior a lo esperado, de la reaparición del cólera en 1991.
Su aparición en la Región Amazónica, en zona fronteriza, causó en la época gran preocupación entre las autoridades sanitarias, especialmente por las condiciones insatisfactorias del saneamiento en amplias áreas del territorio nacional.
Excluidas algunas capitales, los brotes de cólera quedaron circunscritos a municipios con los peores indicadores sociales, económicos y de salud, localizados en las regiones Norte y Nordeste.
Después de alcanzar su pico en 1993, declinó, y el último registro de la enfermedad ocurrió en 2005.
Investigadores aseguran que el comportamiento mucho menos adverso de lo esperado sugiere que las condiciones de saneamiento de las ciudades brasileñas y la estructura de los servicios de salud, aunque no todos convenientes, eran mejores de lo sospechado, siendo coherente con la trayectoria decreciente de la morbimortalidad por diarrea en las últimas décadas.
En el mismo grupo de enfermedades infecciosas con una trayectoria favorable en las últimas tres décadas, figuran las inmunes prevenibles que presentaron a partir de 1980, rápida disminución, con destaque para la poliomielitis, eliminada en 1989, el sarampión sin transmisión endémica en el país desde 2001, además de la difteria, tos ferina y tétanos que mostraron notable disminución de la incidencia.
Durante ese periodo, en términos generales, la morbilidad y la mortalidad atribuida a las enfermedades inmunoprevenibles declinaron al 99 y 97 por ciento, respectivamente.
El mérito de los resultados se atribuye al éxito del Programa Nacional de Inmunizaciones (PNI), instituido en 1973 para controlar un grupo relativamente restringido de enfermedades responsables, en la época, de altas tasas de morbimortalidad, sobre todo en la infancia, y para las cuales estaban disponibles vacunas efectivas y de bajo costo.
Para el profesor, vale también poner como buen ejemplo el Sistema Único de Salud (SUS) que, mediante la universalización, descentralización y ampliación de las medidas de vigilancia, asociado a un crecimiento importante de las Unidades de Salud de la Familia de la APS en el 63 por ciento de los barrios, un programa amplio de vacunaciones y aumento del acceso general a la salud, lograron reducir la mortalidad por diferentes enfermedades infecciosas.
Sumado a esto, disciplinas como la salud pública, colectiva y la medicina social traen a la luz la importancia de los llamados Determinantes Sociales de Salud (DSS) para el correcto enfrentamiento de las enfermedades reemergentes.
Los DSS son las condiciones de vida y de trabajo que generan influencias en la calidad de vida de las personas, «estos que nos hacen relacionar los desarrollos sociales, educacionales, sanitarios y de acceso a bienes y servicios en las últimas décadas en Latinoamérica».
Con los determinantes, agregó el docente, «mejoraron notablemente los números sanitarios objetivos, como son la expectativa de vida, reducción de la mortalidad infantil y materna, así como de la mortalidad por padecimientos infecciosos».
Nascimento reconoció a Escáner que mucho falta por avanzar y acércanos a estándares de países desarrollados en materia de salud, principalmente en el combate a las enfermedades reemergentes.
Observó que, para esto, debemos ampliar, cada vez más, la actuación de la salud pública, con saneamiento básico, educación, trabajo y renta que sean dignos.
Específicamente, sistemas públicos de salud que lleguen a todos los rincones de los territorios, con profesionales humanos y bien preparados dentro de cada comunidad, con sistemas de vigilancias atentos, con investigación, insumos y ciencia de punta elaborados en Nuestra América, remarcó.
«Por nuestra historia de exclusión social, los pueblos de Latinoamérica deben entender la salud como un proyecto político de dominación y exclusión, y por tanto movilizarse en la construcción de un proyecto alternativo de salud popular que, obligatoriamente, pasa por la disputa con los poderes políticos y oligárquicos que siempre privilegiaron a los suyos».
Ponderó como, en mayoría, administraciones progresistas latinoamericanas ampliaron el acceso a la salud, mejoraron la calidad de vida de las personas y consecuentemente disminuyeron la mortalidad por enfermedades reemergentes.
«Esperamos que esta nueva ola de gobiernos populares en nuestra región pueda ampliar y profundizar este proceso para beneficio de los pueblos, olvidados por regímenes de derecha», subrayó el especialista en Medicina de Familia y Comunidad.
Convencido de que la historia de enfermedades infecciosas está llena de algunas que vivieron bajo una sombrilla de erradicación y luego regresaron, a veces más fuertes y vengativas, y en otras ocasiones con una persistencia irregular similar a la vista ahora con el SARS-CoV-2.
Flagelos legendarios como la polio y el sarampión aguardan pacientemente en la puerta, solo esperando que los humanos no se vacunen de manera adecuada, listos para reavivar nuevas olas contagiosas que el respeto íntegro a la salud pública podría haber evitado.
arb/ocs